漫談益生菌與人體健康(撰文 / 顧問醫師 陳邦基)
2018-02-08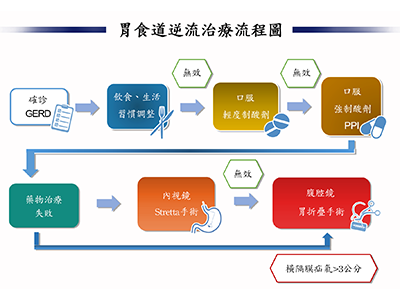
醫療專欄 – 胃食道逆流治療總論
2018-03-02
2018-02-12
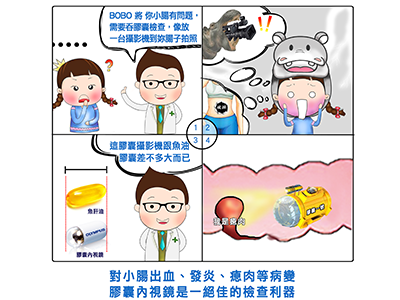
一粒小丸子把小腸看透透
胃鏡與大腸鏡、甚至小腸鏡或其它高階檢驗皆不易完成整個小腸內膜(空腸、迴腸,總長約6公尺)的檢視,這時候就可以藉由膠囊內視鏡觀測檢查。
Q1、膠囊內視鏡是如何應運而生?
A、整個消化道包含從口腔進入的食道、胃、小腸(十二指腸、空腸、迴腸)、大腸、肛門。(見下圖)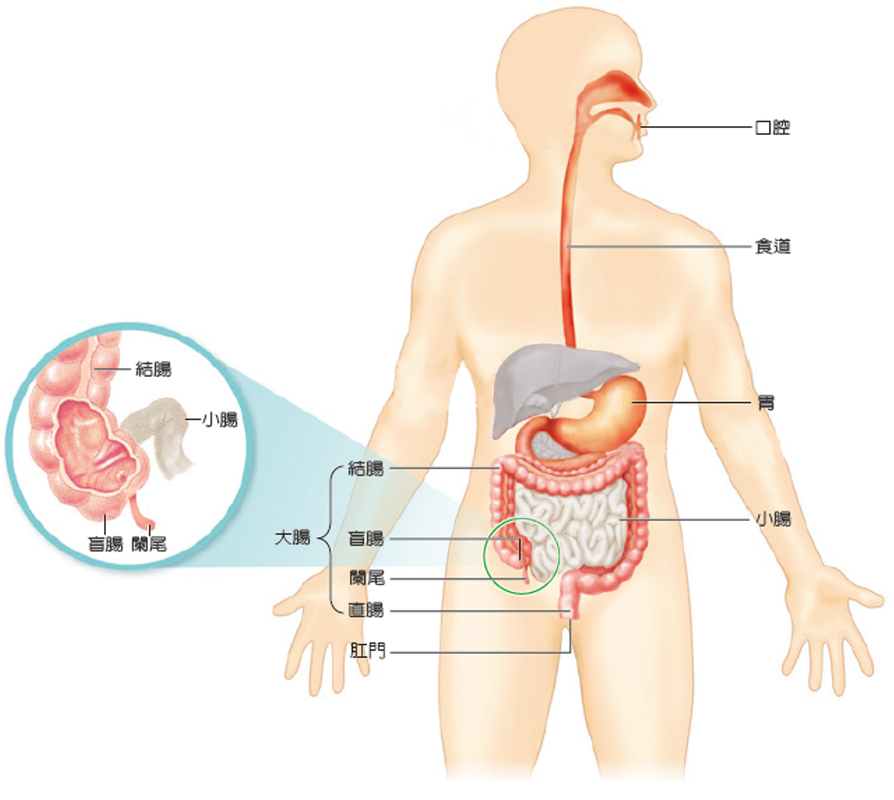
現階段的胃鏡(從食道進入→胃→十二指腸前段)與大腸鏡(從肛門進入直達盲腸)雖然已經是檢查腸胃道疾病的黃金檢查程序,但也只能檢查整個消化道的前面(只到十二指腸的前段)、後面(只到盲腸)兩端的問題。佔消化道總長度60~70%、約6公尺長的小腸成了灰色地帶,因不易診斷也成了胃腸科醫師頭痛的問題。
民眾或許會問,只要把內視鏡(胃鏡與大腸鏡)加長不就可以解決問題了?理論上確實如此,但并不可行,因為相對於上消化道與大腸,小腸不但長而且彎彎曲曲(見上圖),內視鏡在彎曲的小腸內並無法順利進行,根本英雄無用武之地。
膠囊內視鏡(capsule enteroscopy,capsule endoscopy)就是在這種情況下應運而生,也是目前解決小腸問題的方案之一。
Q2、膠囊內視鏡長相怎樣?如何發揮功能?
A、膠囊內視鏡是一台有燈光、微型照相鏡頭、影像感應傳輸器與電池的迷你照相機 (1.1×2.6,重量約3.7公克),大概像一顆魚肝油這麼大(見下圖)

膠囊內視鏡設計初衷是為了小腸攝影:
˙民眾和水吞下膠囊內視鏡
˙藉由腸道的蠕動在消化道中移動,過程中不斷拍攝胃腸道影像同時將影像傳到外掛在民眾身上的紀錄器中。大約可傳送高達6萬多張彩色照片影像
˙可記錄8小時的影像(電池續航力約8小時),一般而言,可完整記錄整體小腸的影像
˙檢查結束後將記錄器交給醫師,由醫師判讀並找出異常之處
˙1~2天後,膠囊會隨糞便經大腸排出體外
膠囊內視鏡可以觀察到內視鏡檢查難以達到的小腸深處,檢查期間不必住院,不影響生活作息。
在腸胃鏡都已經做過仍然找不出病因時,醫師的任務就會把檢查重心就放在小腸:一般建議使用膠囊內視鏡檢查整個小腸。有如藥丸大小的膠囊內視鏡,可以免除後來才發明的小腸內視鏡的痛苦。
Q3、膠囊內視鏡可以取代大腸鏡嗎?
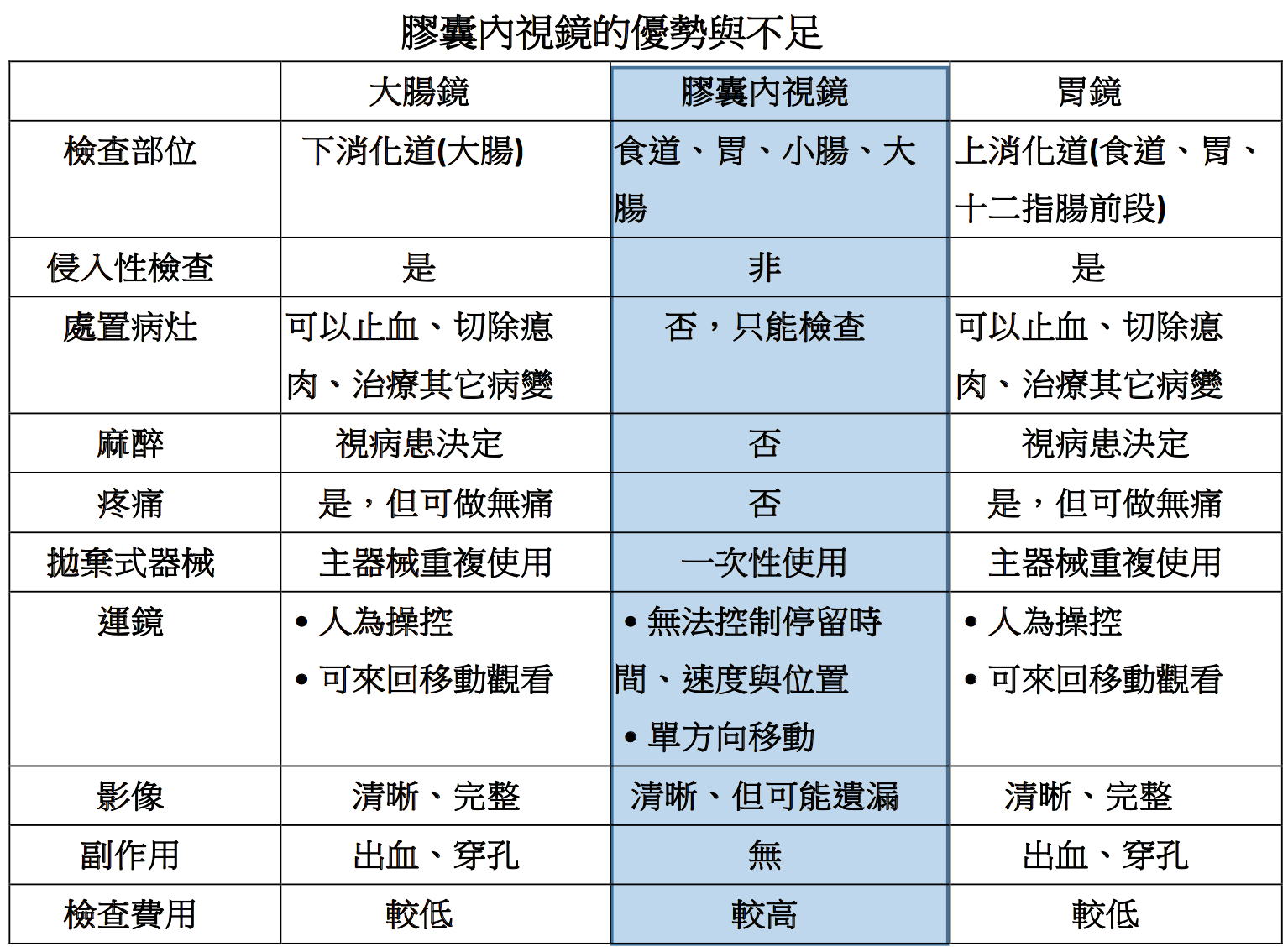
A、膠囊內視鏡可以取代腸胃鏡嗎?
答案是否定的,無法取代腸胃鏡,只是給民眾多一個檢查的選擇。
˙膠囊內視鏡對小腸出血、小腸腫瘤、小腸發炎、寄生蟲感染、小腸瘜肉、血管病變或黏膜病變等,都極具診斷價值
˙部分醫療院所拿膠囊內視鏡偵查大腸瘜肉或病變,因整個腸道非常長,要跑完整個腸道恐有「斷電」的疑慮,在膠囊內視鏡鞠躬盡瘁之後,大腸後段可能拍不到影像
˙膠囊內視鏡僅限於拍攝影像,無法像腸胃鏡一樣能立刻處置。即使發現瘜肉、出血或其它病變,無法立即止血、切片或處置,仍然要另外安排其它治療或手術
Q4、膠囊內視鏡檢查準備與檢查流程?
A、˙檢查前的準備:
1、膠囊內視鏡檢查前需空腹6到8小時。前一晚8點後服用瀉藥,12點後禁食、禁水
2、建議檢查當日穿著上、下二件式服裝
3、在受檢查者腹部黏貼9個無線電天線,穿戴一部攜帶型的紀錄器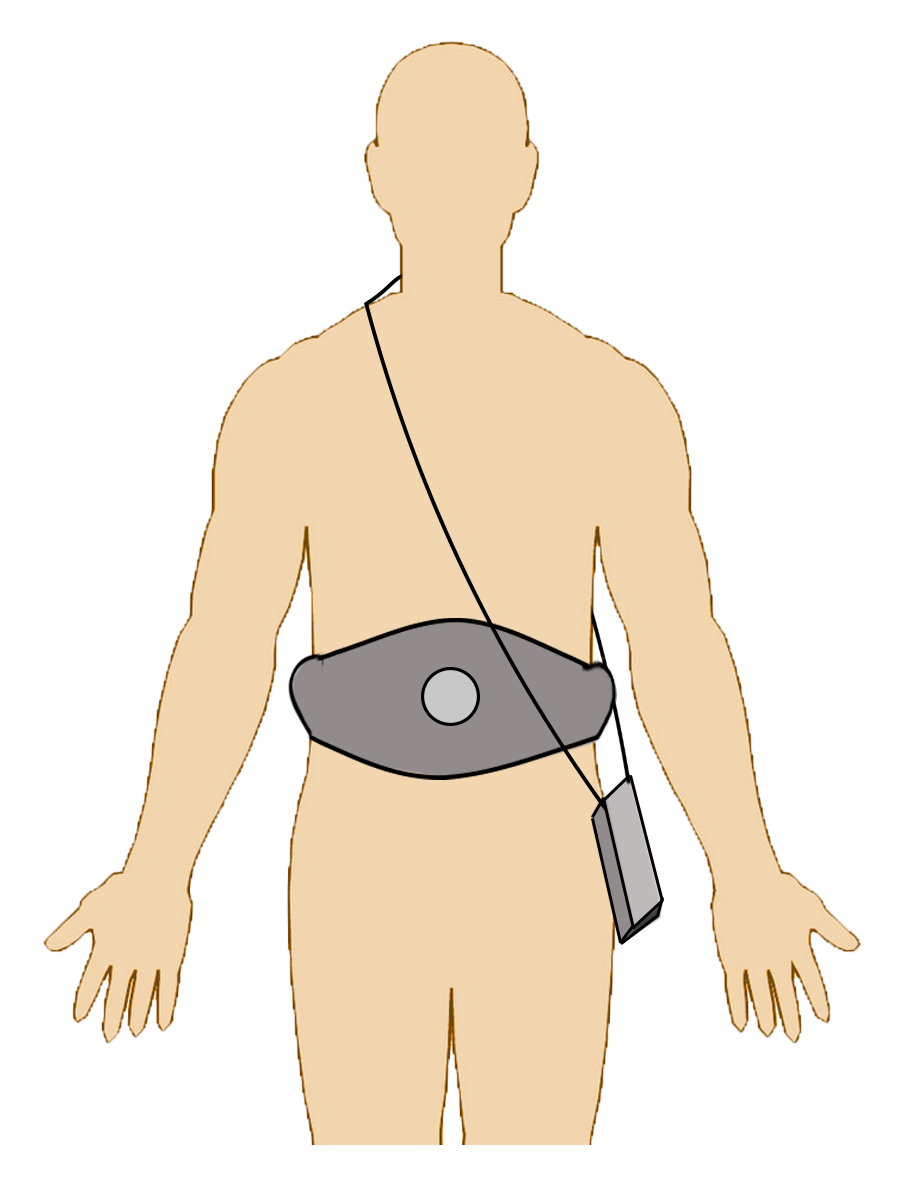
˙檢查流程
1、吞下膠囊2小時後返回內視鏡室檢查膠囊是否已進入小腸
2、若膠囊未進入小腸,則可能需要立即執行內視鏡將膠囊內視鏡置入小腸
3、檢查隔日返回內視鏡室,拆除貼片,回收紀錄器
4、檢測結束即可恢復正常的飲食
˙檢查後注意事項
1、返家後注意膠囊內視鏡是否已隨糞便排出體外,並於回診時告知醫師
2、若不能確定是否排出且有不明腹痛、嘔吐或有其它不適症狀,請立即回診
3、膠囊內視鏡有1%機率滯留於腸道中
Q5、什麼狀況下建議使用膠囊內視鏡?其限制為何?
A、膠囊內視鏡提供小腸病灶的診斷機會,可以做到腸胃鏡無法做到的檢查,但也有其限制:
1、適應症
˙已經確定不是上消化道或大腸出血,懷疑可能小腸病灶引起。
˙已經排除是大腸產生的慢性腹痛或腹瀉(懷疑是小腸病變引起)。
˙不明原因的體重減輕或貧血(小腸生病無法消化吸收營養或小腸出血)。
2、誰人不建議使用膠囊內視鏡
˙吞嚥困難的患者無法將膠囊內視鏡吞下肚
˙膠囊內視鏡須倚靠腸子蠕動而移動,腸子不會蠕動、腸子阻塞或狹窄患者所吞入的膠囊內視鏡可能卡在腸道
˙膠囊內視鏡利用無線電波傳送影像到攜帶型紀錄器,不建議裝有心臟節率器的病患、懷孕的婦女(胎兒)使用