
胃食道逆流,從輕度到重度的治療,一次滿足!
2023-09-04医学の軌跡|常常吃海鮮會不會容易重金屬中毒?從汞談起|李宜霖醫師|
2023-09-04今天談第二部分消化道–胃癌的預防與及早診斷,以免最後變得不可收拾。同樣也準備了一些幻燈片,借用一些醫師的研究資料與大家分享。
WHO的資料顯示,胃癌的發生率依舊很高,它在全世界癌症的發生率是第四名。看幻燈片中的地圖,北美、歐洲的發生率其實不高,而亞洲、南美洲都偏高。為何如此?有很多原因,有些人認為與人種有關、有些人認為與飲食習慣有關,至於真正的關聯性,後面會再詳細說明。

胃癌發生率的趨勢
全世界胃癌發生率最高的,以前我們認為是日本,現在已被韓國(南韓)超車。東亞國家的韓國、日本、中國名列前茅,而美國已經掉到第15名。美國以前也是前五名,之後發生率愈來愈低。在已開發國家,胃癌的發生率愈來愈少。
1、美國胃癌發生率的趨勢
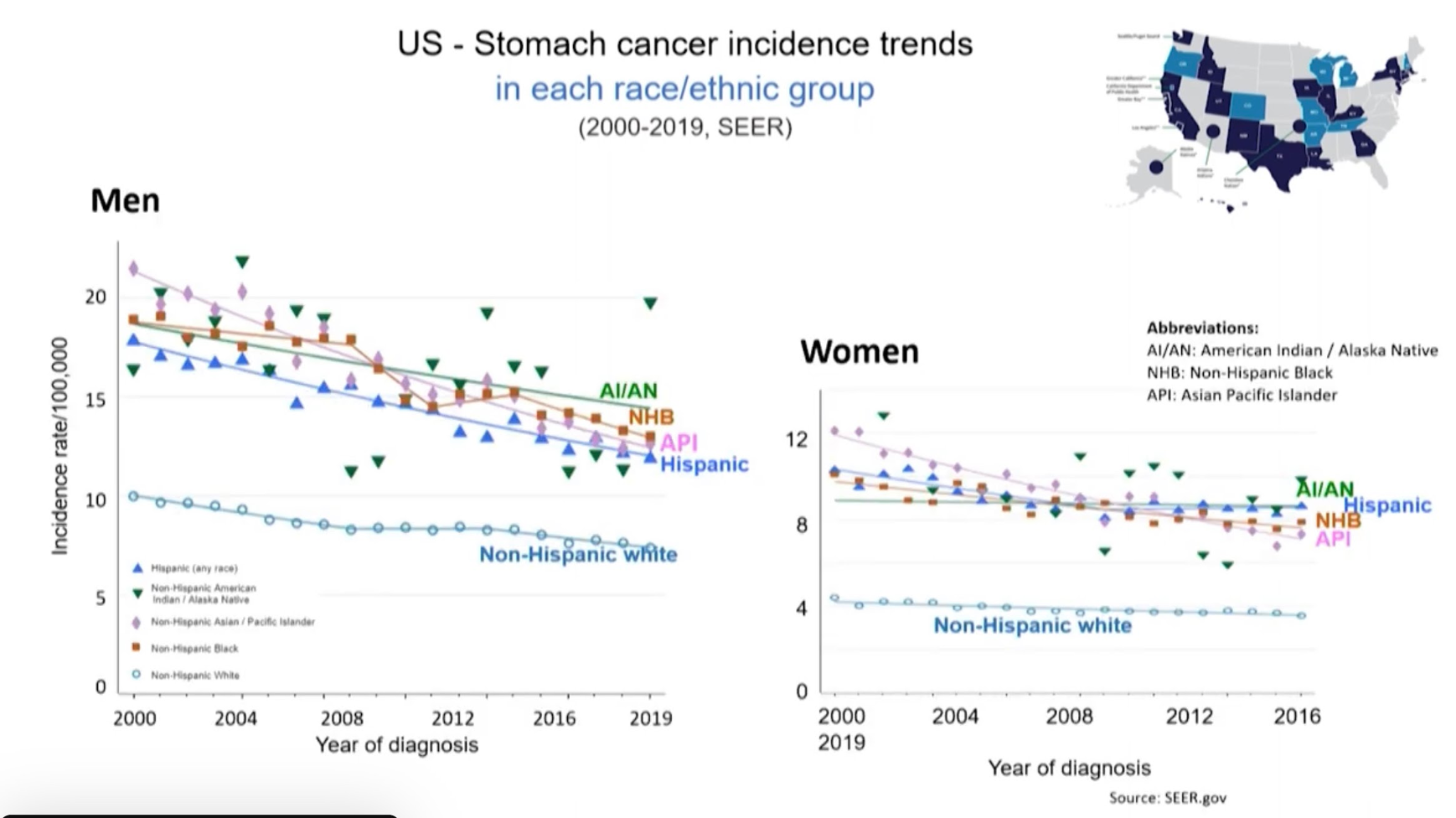 上圖為美國從2000年至2019年的統計資料:
上圖為美國從2000年至2019年的統計資料:
˙各族群中,非西班牙裔白人(non-hispanic white)胃癌的發生率一直都很低。
˙亞裔、西班牙裔族群的發生率是高的。
˙就趨勢而言,不論是男性或女性,發生率都在下降。
美國已經從之前的前5名退至現在的第15名。可想而知,胃癌在公共衛生進步之後,整體發生率節節下降。
2、美國洛杉磯(LA)胃癌的發生率持續下降
˙不論是韓裔、日裔、LA白人的發生率都在下降中。
˙洛杉磯的韓裔、日裔,胃癌的發生率高出許多,但也在下降中。
˙人種相同、基因不變,移民後因為飲食習慣、生活環境不同而出現差異。
˙無論男性或女性,都有相同的下降趨勢。
3、台灣胃癌的發生率,近年來持續下降
依據國民健康署的統計資料,胃癌目前是惡性腫瘤的第八名。根據輔大2021年發表的研究報告,不論男性或女性,胃癌發生率也在下降中。罹患人數減少,排名維持在第八,但我們認為排名會往下降,因為食道癌節節上升,總有一天會超越胃癌。
為什麼胃癌的發生率一直下降?
食道癌、大腸癌、乳癌、肺癌一直在上升,為何胃癌會下降?這需要回頭檢視胃癌發生的原因。
1、胃癌的危險因子
胃癌的發生,無非就是以下因素造成,當然也有極為罕見的原因,並沒有列出。
 A、幽門螺旋桿菌感染
A、幽門螺旋桿菌感染
是胃癌發生的頭號因素,確實會讓感染者罹患胃癌的機率高出2~3倍。這或許可以用來解釋無論在美國、日本、韓國,在大舉治療、清除幽門螺旋桿菌後,胃癌發生率有下降的現象。
幽門螺旋桿菌感染大約在30多年前被發現,經由科學家的努力以便達到最好的治療效果,因此讓胃癌的整體發生率有下降的趨勢。
B、飲食不當
飲食對胃影響很大,因為病從口入。簡單地說,攝取食物後就進入胃裡,食物在胃裡至少停留4~6小時,在這段時間內,若食物有問題,首當其衝的就是胃。後面會詳談何謂不當的飲食。
C、慢性胃炎
一個器官如果長時間慢性發炎,很容易產生病變,例如,慢性萎縮性胃炎、小腸上皮化生等等,都是胃癌的危險因子。
以上三者與胃癌的發生率連結性最高,至於以下因子與胃癌的發生有相關性,但關聯性不是那麼大:
D、抽菸、喝酒。
E、肥胖。有研究顯示,肥胖會增加胃癌的風險。
F、家族史
與大腸癌相比,胃癌與家族史的關聯性較弱,但仍有相關性。臨床上會告知病人,若有家族史,要記得篩檢,風險大約增加2倍。
G、種族,亞洲人
無論是在美國(多元人種)、在亞洲,胃癌的發生率韓國人目前皆名列第一,日本第二、越南第三、中國第四。因此,認為胃癌的發生與人種有關。至於是否只是人種的問題,後面會詳談。
H、惡性貧血
I、曾經接受胃手術
胃癌發生率會下降主因在於對幽門桿菌的積極治療、飲食的改善。
題外話,美國胃癌並不是現在才下降,而是從6、70年代就開始下降,其中有一看法是認為冰箱的發明與大量普及(但並沒有被完全證實),冷藏抑制了食物的腐壞速度,其中一個關鍵因子是亞硝酸鹽減少了,尤其是不新鮮的蔬菜。
幽門螺旋桿菌對胃癌的影響
有關幽門螺旋桿菌的研究既多且廣,今天只舉一篇台大發表在2020年Gut雜誌重要的研究,是台灣之光。Gut雜誌是腸胃科impact factor(影響係數)超過20分的優質期刊。
 ˙這是台大在2004年啟動的計畫,要根除馬祖地區的胃幽門桿菌。
˙這是台大在2004年啟動的計畫,要根除馬祖地區的胃幽門桿菌。
˙計畫的時空背景是,馬祖是全台胃癌發生率最高的地方,其中有80%的胃癌與幽門桿菌有關,因此發起消滅所有馬祖居民胃幽門螺旋桿菌的計畫。
˙從2004年開始觀察直到2020年,發現把幽門桿菌根除之後,整個馬祖島的盛行率從原本的7成降至不到1成。
˙胃癌的發生率下降53%,胃癌的死亡率降25%。
十幾年前大家還不敢講殺死幽門桿菌可以防治胃癌,經由台大這個研究報告告訴全世界,好好治療幽門桿菌,胃癌的風險可以大幅度下降。
大家可能還有疑慮,既然已經完全滅菌,為何胃癌不是降低100%?有一最重要的問題是,幽門桿菌感染愈久,即使治療完,成效相對較低。反之,愈年輕就發現幽門桿菌、愈早治療,滅菌防治胃癌的效果就相對顯著,意思是,治療幽門桿菌要趁早。
可能造成胃癌的食物
胃癌的發生率下降,其中一個原因是食物的改善。過去年代有許多的醃漬食物,醃漬並非不好,但若是利用高鹽分醃漬食物,再加上亞硝酸鹽,這些食物就有容易有造成胃癌的風險。
 ˙亞硝酸鹽:製作臘肉、香腸,為了要讓顏色看起來較新鮮、可口,通常會添加亞硝酸鹽。添加亞硝酸鹽有2個好處:1是維持食物色澤,2是可以防止肉毒桿菌的產生,添加亞硝酸鹽是很普遍的做法。
˙亞硝酸鹽:製作臘肉、香腸,為了要讓顏色看起來較新鮮、可口,通常會添加亞硝酸鹽。添加亞硝酸鹽有2個好處:1是維持食物色澤,2是可以防止肉毒桿菌的產生,添加亞硝酸鹽是很普遍的做法。
˙亞硝酸鹽被吸收後,會與血液中血鐵蛋白結合,導致身體組織容易缺氧。
˙亞硝酸鹽與蛋白質產物結合會變成亞硝酸胺,是一種很強的致癌物,容易造成癌症。
˙若真的偶而想吃香腸,記得多補充水果,水果中的抗氧化劑與維生素,可以幫助清除亞硝酸鹽。
當經濟較優渥、公共衛生較普及,會鼓勵民眾吃新鮮食物,亞硝酸胺對胃的影響就相對較低。
另外,隔夜蔬菜、隔愈多天,食物所含的亞硝酸鹽愈高(隔餐肉類影響較小),建議儘量煮適量食物,少吃隔夜菜。
環境因素對胃癌的影響
以胃癌發生率較高的日本人作為研究對象。美國社會有很多日本移民,有第一代、第二代、第三代、…。
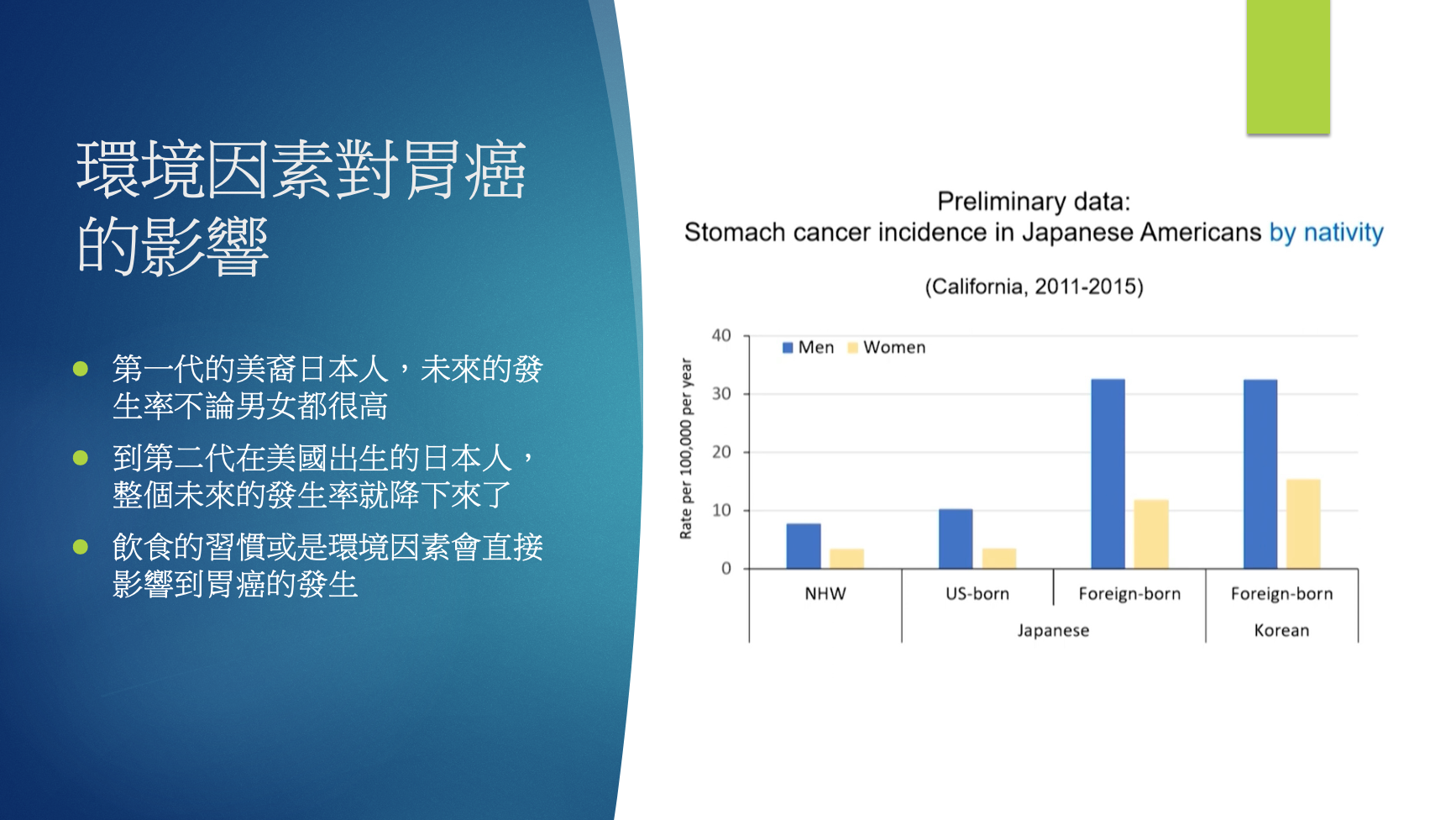 ˙第一代,日本出生、移民到美國的日本人,無論男女(上圖右邊倒數第二區域的藍色bar是男性、黃色bar是女性),胃癌的發生率都很高。
˙第一代,日本出生、移民到美國的日本人,無論男女(上圖右邊倒數第二區域的藍色bar是男性、黃色bar是女性),胃癌的發生率都很高。
˙第二代,在美國出生的日本人,整個未來的發生率就下降許多。
主因在於,第一代的移民會保留他們過去在自己國家時的飲食習慣,因此胃癌的發生率還是高的,最右邊的韓國人也有相同的現象。而第二代是在美國出生,生活習慣是美國式,胃癌的發生率下降非常多,美國韓裔(上圖最右邊的藍、黃色bar),美國華裔也看見此現象。
這份研究告訴我們一件事,飲食與生活習慣的改變,對胃癌的發生率有極大的影響。
慢性萎縮性胃炎、腸化生有可能導致胃癌
胃癌的發生有一很重要的因素是慢性發炎。
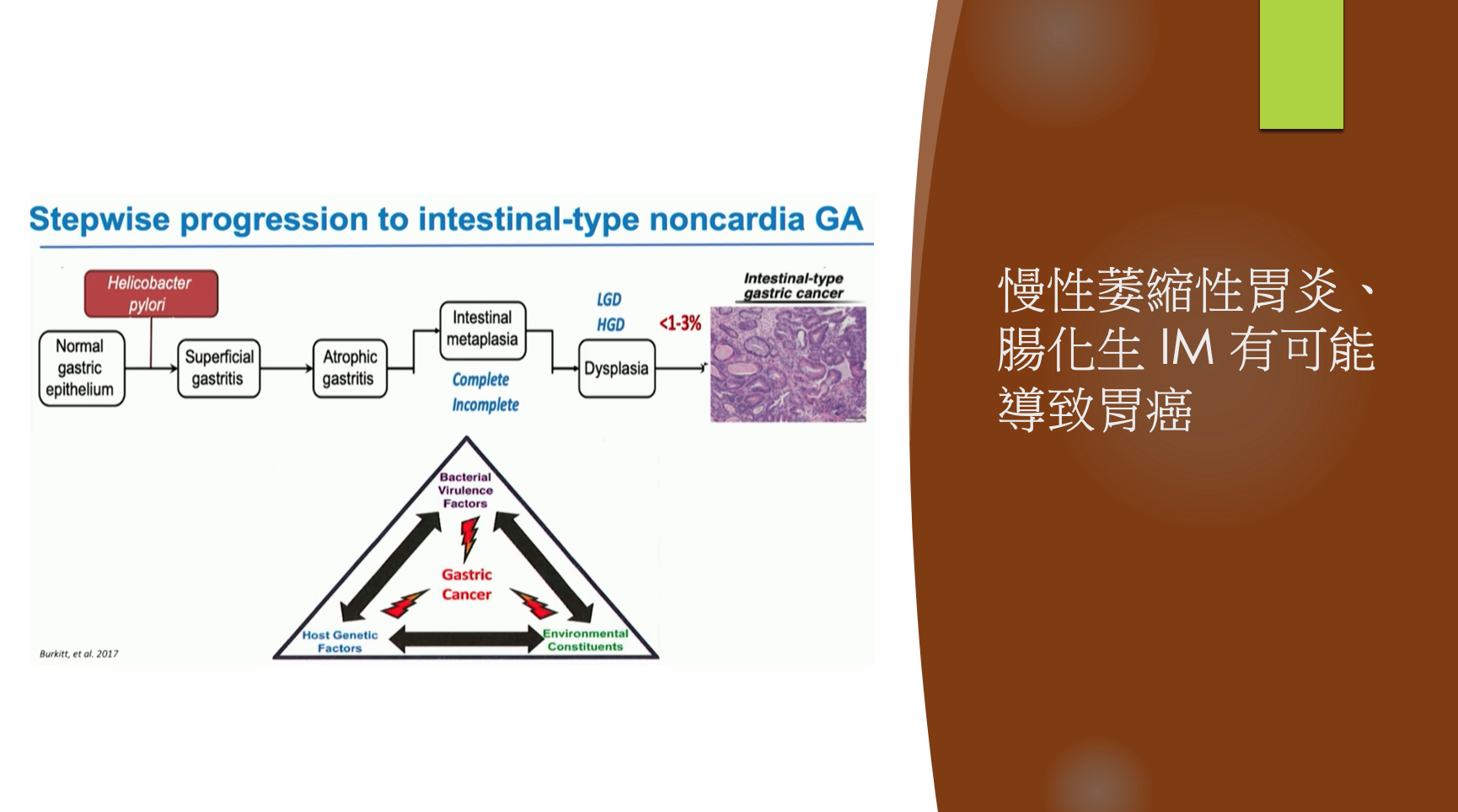 1、不論是幽門桿菌感染、或是飲食習慣不佳,都可能導致胃慢性發炎
1、不論是幽門桿菌感染、或是飲食習慣不佳,都可能導致胃慢性發炎
進展的過程:從正常胃的上皮細胞 → 表淺性胃炎→ 慢性萎縮性胃炎 → 腸化生(分3型,由病理科區別) → 分化不良 → 胃癌。
發炎導致胃癌,80%都是走上面路徑。
2、腸化生(Gastric Intestinal Metaplasia,GIM或IM)造成胃癌的風險
一旦發生腸化生:
˙三年,有千分之4會發生胃癌。
˙五年,有將近1%會發生胃癌。
臨床上,若有發現腸化生,會建議患者2年(至少3年)做一次胃鏡,定期追蹤腸化生。
因此,重點在阻斷慢性發炎,找出造成慢性發炎的原因,例如,幽門螺旋桿菌、飲食因素、藥物等原因傷害胃造成慢性發炎。
胃癌的預防
1、清除幽門桿菌
2、有報告顯示,阿斯匹林可以抑制發炎,可用於預防胃癌,不過目前仍有爭議,不切實際在於,長期使用阿斯匹林有40%的人會出現胃潰瘍,本想用於預防,卻導致潰瘍、發炎、甚至出血、穿孔,目前已不建議使用。
3、降膽固醇藥物statin也被認為可以預防胃癌,但機制並不清楚。
4、抗氧化劑
5、綠茶,也含抗氧化物質
目前看起來唯一真正有用、可以預防胃癌的,就是清除幽門桿菌。
胃癌的篩檢
1、相對重要的一件事是,使用方法篩檢出早期的胃癌
A、胃鏡
B上消化道鋇劑攝影
C、檢測胃蛋白酶元pepsinogenⅠ/ pepsinogenⅡ的比例,若下降,則有胃癌的可能性,類似驗糞便潛血檢查,可能不是那麼準確,但總比不檢驗來得好。
D、Serum microRNA biomarker。目前在臨床上並沒有真正在使用。
E、液態切片liquid biopsy。抽血,以分子生物學方法檢視是否有腫瘤細胞。
到目前為止,大規模的實證醫學研究,真正有用的是胃鏡檢查與上消化到攝影,而胃鏡比上消化道攝影更能夠找出胃癌,高於上消化道攝影四倍。
2、日本與韓國全國胃癌篩檢計畫
日本很早就發現國人的胃癌風險很高,1960年代就開始做篩檢,主要是以鋇劑攝影為主。方法是開檢驗車到每個鄉鎮,呼喚40歲以上的民眾出門做檢查。日本找到非常多的早期胃癌。
韓國在1999年急起直追,開始做全國性大規模胃癌篩檢,民眾可以選擇鋇劑攝影或胃鏡,但做胃鏡時不麻醉,民眾怕怕,大部分的人選擇鋇劑攝影,隨著民智已開,選擇做胃鏡的人愈來愈多。
3、韓國:早期胃癌,ESD/所有胃癌比例
藉由篩檢找到第一期胃癌,從2001年到2019年20年來的資料變化,非常值得借鏡。
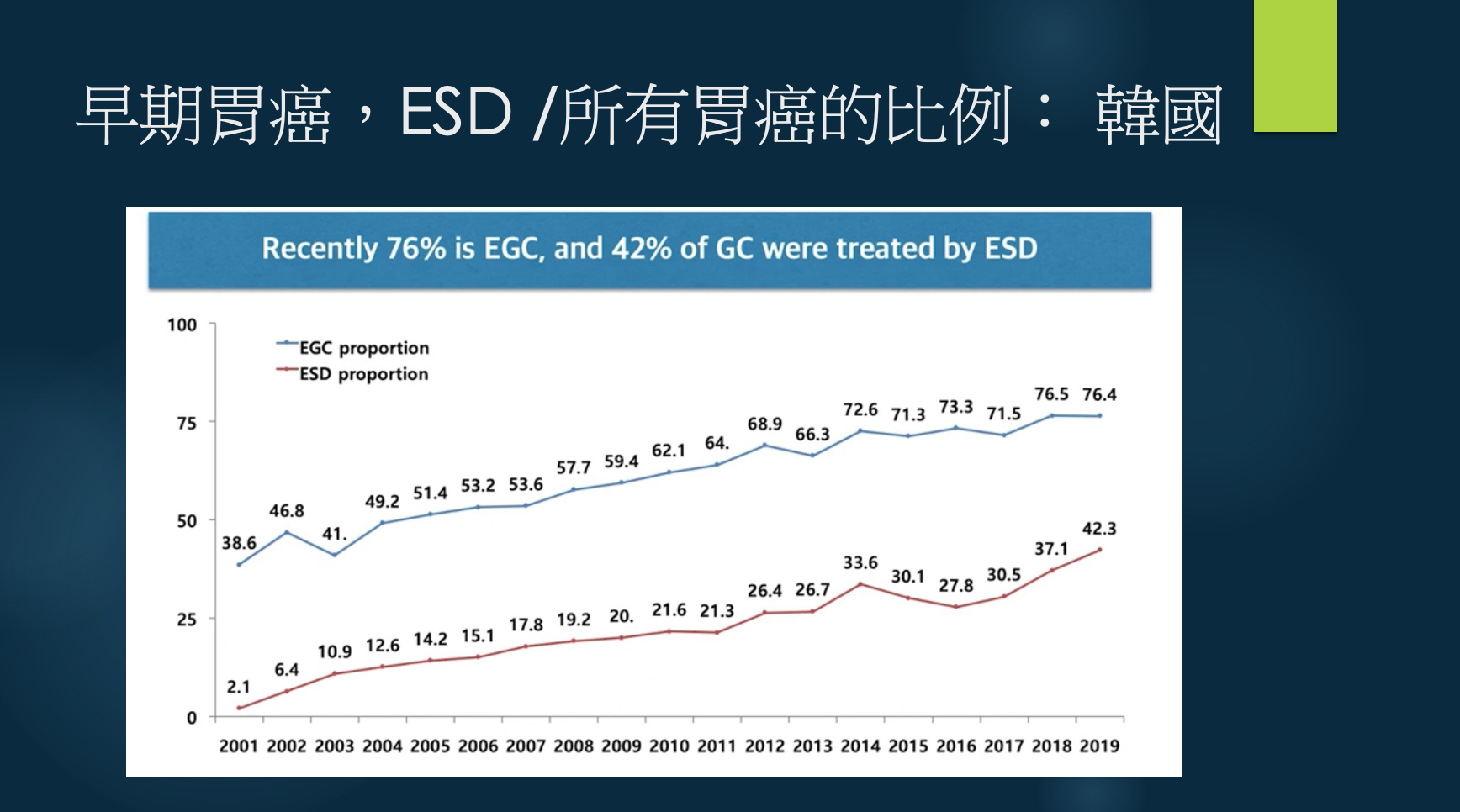 ˙上圖上面那條曲線,是找到早期胃癌的比例(全國的資料):剛開始不到4成,後面已經接近8成。
˙上圖上面那條曲線,是找到早期胃癌的比例(全國的資料):剛開始不到4成,後面已經接近8成。
˙下面的曲線是指,可以利用簡單的內視鏡ESD(內視鏡黏膜剝離術)直接切除早期胃癌,不需要開刀。
此統計顯示,使用內視鏡做大規模的篩檢,可以找到許多很早期的胃癌,只要用簡單的方法就能切除,對未來預後有極大的幫助。
4、篩檢對於胃癌的五年存活率確實有正面的提升
下圖資料也是來自韓國。目前很多單位喜歡使用韓國資料當作參考,是因為目前韓國號稱是全世界胃癌發生率最高的國家。
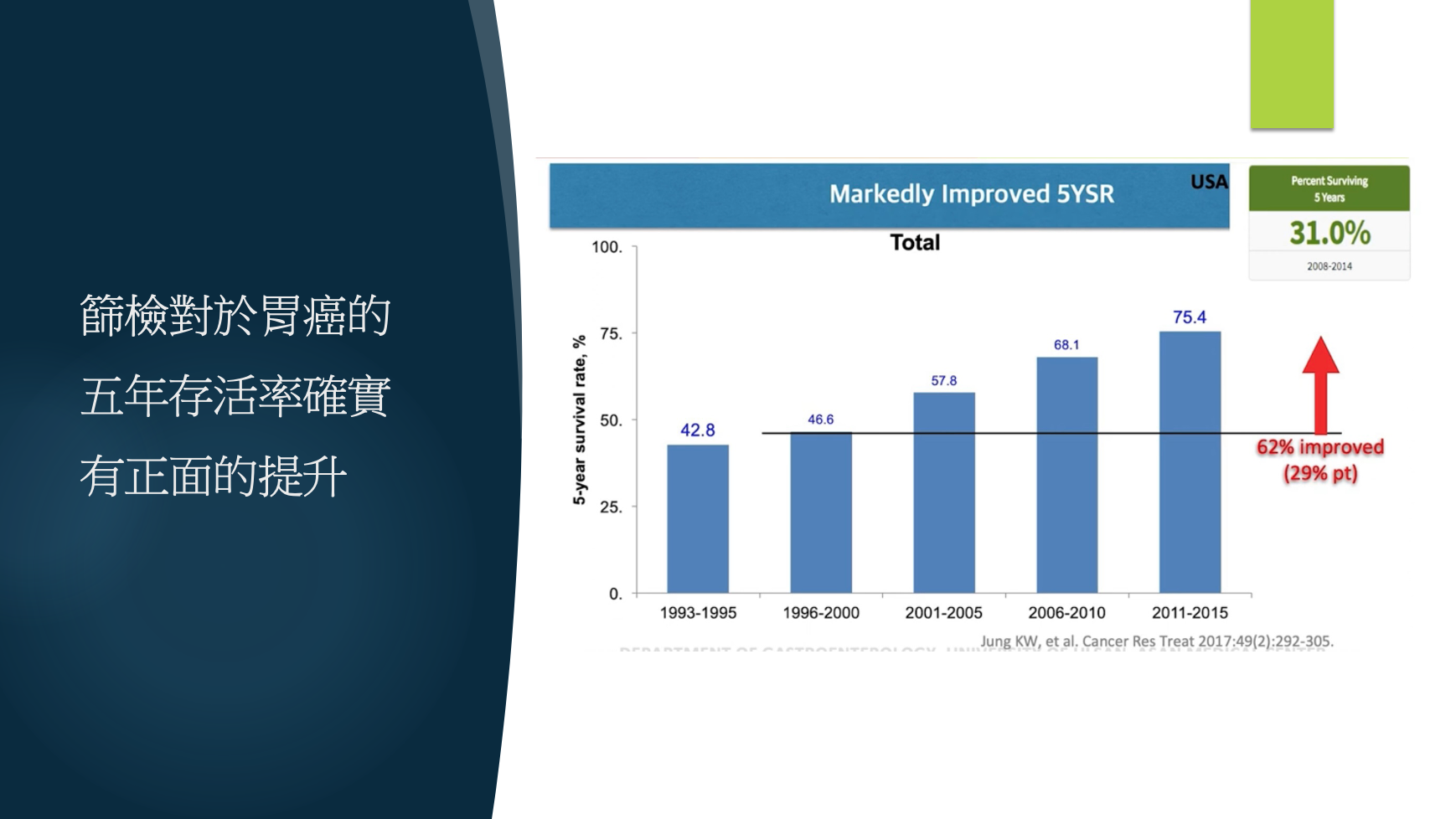 ˙在過去的年代,胃癌五年的存活率不到一半(42.8%)。
˙在過去的年代,胃癌五年的存活率不到一半(42.8%)。
˙現在,胃癌五年的存活率超過75%。
˙這些年全面大規模的篩檢,找到許多早期的胃癌,只要好好治療,五年存活率非常高,這代表篩檢是有必要的。
台灣目前沒有胃癌的篩檢計畫,原因是,十幾年前台大曾做過一個研究:四十歲以上每2年做一次胃鏡檢查。最後發現,不划算,因為台灣整體胃癌的發生率不像日本、韓國那麼高,如果執行全國性大規模篩檢,花非常多的費用才會找到一個胃癌,認為划不來。因此,目前為止,政府偏向有症狀、有家族史、高危險群的人再做檢查。
直播觀眾提問Q&A
1、泡菜、酸菜 、菜脯、豬肉乾、…有亞硝酸鹽嗎?
52:29~55:11
2、請問,有什麼症狀需要懷疑是胃有問題?沒感覺到胃痛是否需要擔心?
55:12~58:15
3、要避免幽門桿菌感染,飲食應該注意些什麼?
58:16~ 1:00:51
4、請問胃鏡切片的的病理報告中要如何知道是大腸型or小腸型腸上皮化生? 因為只有寫 intestinal metaplasia.
1:00:52~1:02:47
5、胃潰瘍跟慢性腹瀉有關係嗎?
1:02:48~:03:58
6、請問醫生,PPI可以直接停掉嗎?我的主治醫生說胃沒有不舒服就可以停了,這樣不會有胃酸反撲的可能嗎?
1:03:59~1:06:19
7、CA19.9原本123,後來掉到69。請問是胃癌有風險還是和肝有什麼問題嗎?
1:06:20~1:08:04
8、請問醫師,十二指腸潰瘍可能是膽結石或膽炎造成的嗎?另外潰瘍是否可以吃蒜頭呢?
1:14:42~1:17:02
9、胃慢性發炎和胃潰瘍都沒有任何症狀,所以建議還是做胃鏡先嗎?
1:17:03~1:19:36
10、喝乳清蛋白,會加重慢性胃炎嗎?
1:19:40~1:20:56
11、請問醫師,胃敏感是否是螺旋菌的因素造成的嗎?胃容易反酸尤其是吃到酸辣的食物,這是否是胃裡有螺旋菌造成的呢?
1:20:57~1:22:32
12、長期沒有吃早餐的人,會有什麼不好嗎?
1:22:33~1:24:54
13、請問168斷食可以去掉脂肪瘤嗎?
1:24:55~1:25:45
14、請問空腹喝蘋果醋會傷胃嗎?
1:25:46~1:26:33
15、如果受到外在的刺激,是否會造成胃變成敏感呢?
1:26:34~1:27:30



